お腹の痛みや下痢の状態が長く続くと、何か重大な病気が隠れているのではないかと不安な気持ちになることも少なくないでしょう。特に潰瘍性大腸炎とクローン病は症状がよく似ているため、自分だけでどちらの状態かを判断するのは難しいものです。
この記事では、専門的な知見に基づき、二つの病気の異なる点を7つの項目で詳しく説明します。知識をつければ、自分自身の体調を整理して医師に相談するための準備が整うでしょう。まずは、炎症の起こる範囲や場所が大きく異なっている点を理解しておくことが大切です。

潰瘍性大腸炎とクローン病、その症状はなぜ似ているのか?
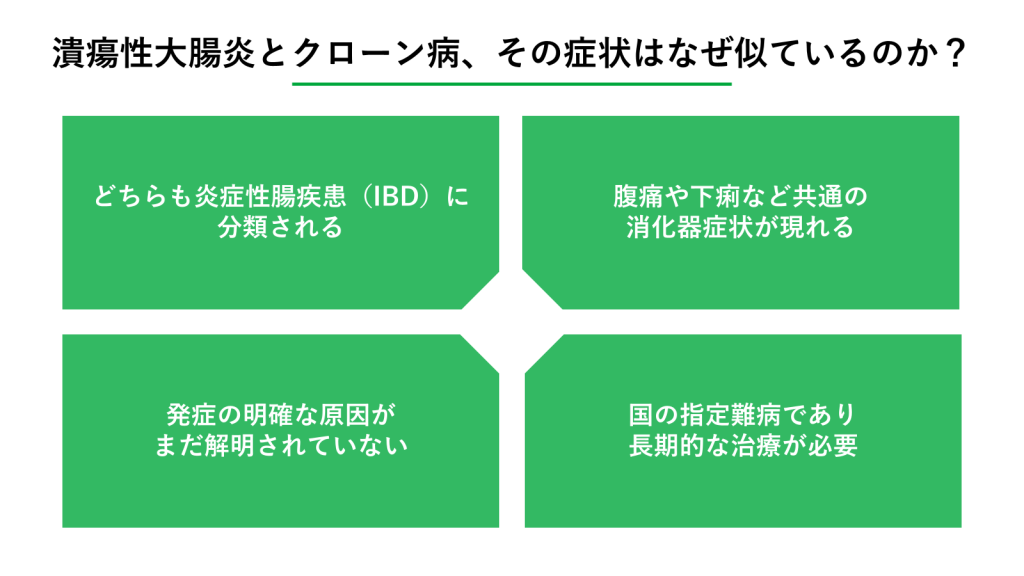
潰瘍性大腸炎とクローン病は、どちらも消化管に炎症が起こる病気であり、多くの共通点を持っています。患者さんからすると「結局どちらも同じような症状ではないか」と感じるのも無理はありません。ここでは、なぜ二つの病気が混同されやすいのかについて解説します。
参考:日本消化器病学会「炎症性腸疾患(IBD)患者さんとご家族のためのガイド(PDF)」
参考:炎症性腸疾患(潰瘍性大腸炎,クローン病)|市民のみなさまへ|日本大腸肛門病学会
どちらも炎症性腸疾患(IBD)に分類される
これら二つの病気は、まとめて「炎症性腸疾患(IBD)」と呼ばれています。IBDとは、腸の粘膜に慢性的な炎症や潰瘍が生じる病気の総称です。どちらも再燃と寛解を繰り返すという特徴を持っており、長期にわたって病気と付き合っていく必要があります。どちらの病名であっても、専門的な管理が欠かせないという点は共通しています。
腹痛や下痢など共通の消化器症状が現れる
患者さんが最初に自覚する症状の多くは、腹痛や繰り返す下痢です。炎症によって腸の働きが乱れるため、急激な腹痛に襲われたり、一日に何度もトイレに駆け込んだりします。炎症が全身に及ぶと、発熱や倦怠感といった風邪に似た症状が出る場合もあります。症状の共通性が、自己診断を難しくさせている主な要因です。
発症の明確な原因がまだ解明されていない
現代の医学をもってしても、なぜ発症するのかという根本的な原因は分かっていません。遺伝的な要因や食生活の変化、腸内細菌叢の乱れ、免疫系の過剰な反応が複雑に絡み合っていると考えられています。特定の食べ物を食べたから、あるいは性格に問題があるからといった理由で発症するわけではないのです。
国の指定難病であり長期的な治療が必要
潰瘍性大腸炎とクローン病は、どちらも国の指定難病に登録されています。治療が長期にわたることや、完治させる方法がまだ確立されていないことが要因です。しかし、適切に治療を継続すれば、健康な人とほとんど変わらない生活を送れます。難病という言葉を過度に悲観するのではなく、前向きにコントロールしていく姿勢が大切です。治療の継続や日常生活での不安については、まずは主治医に相談してみましょう。
決定的な7つの違いを比較!潰瘍性大腸炎とクローン病
二つの病気は共通点が多い一方で、医学的にははっきりとした違いが存在します。診断を下す際には、以下の7つのポイントが非常に重要な指標となっています。
※具体的な治療法については主治医に相談しましょう。
違い1:炎症が発生する場所と範囲
最も大きな違いは、炎症が起こる範囲にあります。潰瘍性大腸炎はその名の通り、炎症が大腸だけに限定して起こります。これに対し、クローン病は口から食道、胃、小腸、大腸、そして肛門に至るまで、消化管のあらゆる場所に炎症が起こる可能性があります。炎症の範囲が全身に及ぶ可能性があるのがクローン病、大腸に特化しているのが潰瘍性大腸炎なのです。
違い2:炎症が及ぶ壁の深さ
腸の壁はいくつかの層になっていますが、どこまで炎症が深く入り込むかも異なります。潰瘍性大腸炎は比較的浅い部分である「粘膜」の表面で炎症がとどまることが多いですが、クローン病は腸の壁のすべての層に炎症が及びます。クローン病では腸に穴が開く穿孔や、腸が狭くなる狭窄といった、より深刻なダメージが起こりやすい傾向にあります。
違い3:特徴的な症状の現れ方
症状の出方にも微妙な差異が見られます。潰瘍性大腸炎では、大腸粘膜がただれるため出血しやすく、真っ赤な血が混じった血便が頻繁に見られます。一方、クローン病では血便よりも、激しい腹痛や体重減少、発熱などが目立つケースが多いのが特徴です。クローン病の患者さんは、お尻のトラブルである痔(痔瘻など)をきっかけに病気が見つかることもあります。
違い4:非連続な病変(スキップリージョン)の有無
炎症の広がり方にも特徴があります。潰瘍性大腸炎は、直腸から始まって奥へと連続して炎症が広がっていきます。対して、クローン病は炎症がある部分と全く正常な部分が交互に現れる「スキップリージョン」という現象が起こります。内視鏡検査で、飛び石のように炎症が見つかる場合は、クローン病の可能性が高いと考えられます。
違い5:好発する年齢
どちらも若年層に多い病気ですが、ピークとなる年齢層にはわずかな差があります。クローン病は10代から20代の若い世代に発症が集中する傾向が強いです。対して潰瘍性大腸炎も20代前後の発症が多いものの、高齢になってから初めて発症するケースも珍しくありません。幅広い年齢層で注意が必要なのが潰瘍性大腸炎、より若いうちから警戒すべきなのがクローン病と言えるでしょう。
違い6:起こりやすい合併症
腸以外に現れる合併症にも違いが見られます。潰瘍性大腸炎では、結節性紅斑などの皮膚症状や、関節炎、眼のぶどう膜炎などが併発することがあります。クローン病でも同様の症状は出ますが、特に注意すべきは肛門周囲の合併症です。クローン病患者さんの約3割から半数程度に痔瘻(お尻にトンネルができる状態)が見られるため、肛門科を受診して病気が発覚することもあるのです。
違い7:喫煙による影響
タバコが病気に与える影響は、二つの疾患で異なることが報告されています。クローン病において喫煙は最大の悪化要因の一つであり、再発率や手術率を有意に高めることが知られています。一方、潰瘍性大腸炎では「喫煙者がタバコをやめた後に発症しやすい」というデータが一部の研究で示されており、喫煙が発症に何らかの影響を与えている可能性が示唆されています。
ただし、これはあくまで仮説の一つであり、喫煙を推奨するものでは一切ありません。喫煙・禁煙に関する判断を独断で行うことは避け、必ず主治医にご相談のうえ対応を検討してください。健康全体を考えれば禁煙が基本であることに変わりはありません。
参考:喫煙による潰瘍性大腸炎の症状緩和の成因を解明|ニュース&イベント|順天堂大学
潰瘍性大腸炎に特有な症状と治療法
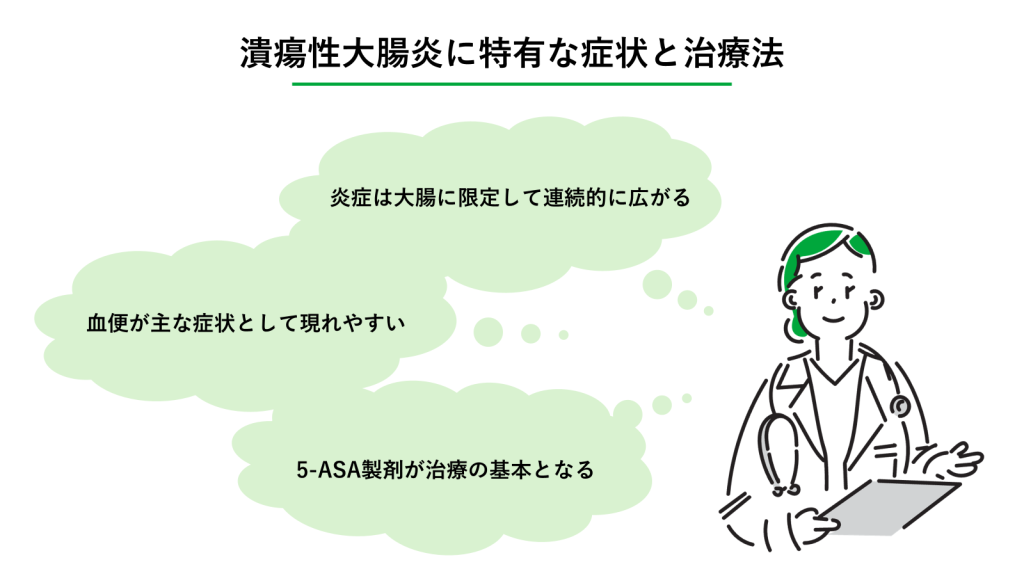
潰瘍性大腸炎と診断された場合、どのような経過で治療を行うのでしょうか。大腸という特定の臓器に炎症が集中するため、治療の目的も「大腸の粘膜をいかに修復し維持するか」という点に注目します。具体的な治療の進め方については、主治医に相談しながら進めていきましょう。
参考:
難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎の皆さんへ 知っておきたい治療に必要な基礎知識(PDF)」
炎症は大腸に限定して連続的に広がる
先述の通り、潰瘍性大腸炎の炎症は大腸の外へ出ることはありません。炎症は必ず直腸から始まり、そこから上の方へと連続的に進んでいきます。炎症の範囲によって「直腸炎型」「左側大腸炎型」「全大腸炎型」の3つに分類され、重症度や薬の使い方が決まります。自分がどのタイプに当てはまるのかを把握しておき、体調管理に役立てましょう。
血便が主な症状として現れやすい
潰瘍性大腸炎の代表的な症状は、粘液と血が混じった「粘血便」です。大腸の粘膜が広範囲に赤く腫れ、びらん(ただれ)や潰瘍が生じるため、便が通るたびに出血しやすくなります。腹痛がないのに血便だけが出る場合もあれば、激しい腹痛と頻回な下痢を伴う場合もあります。特に「トイレから離れられないほどの急な便意」は、炎症が活発になっているサインです。
5-ASA製剤が治療の基本となる
治療の中心となるのは「5-ASA製剤」と呼ばれるお薬です。これはメサラジンやサラゾスルファピリジンといった成分で、腸の粘膜に直接働きかけて炎症を鎮めます。飲み薬だけでなく、直腸の炎症を直接叩くための坐薬や注入軟膏も併用されることがあります。この薬を主軸として、症状が落ち着いている「寛解期」も飲み続けることが、再発を防ぐための約束となります。
クローン病に特有な症状と治療法
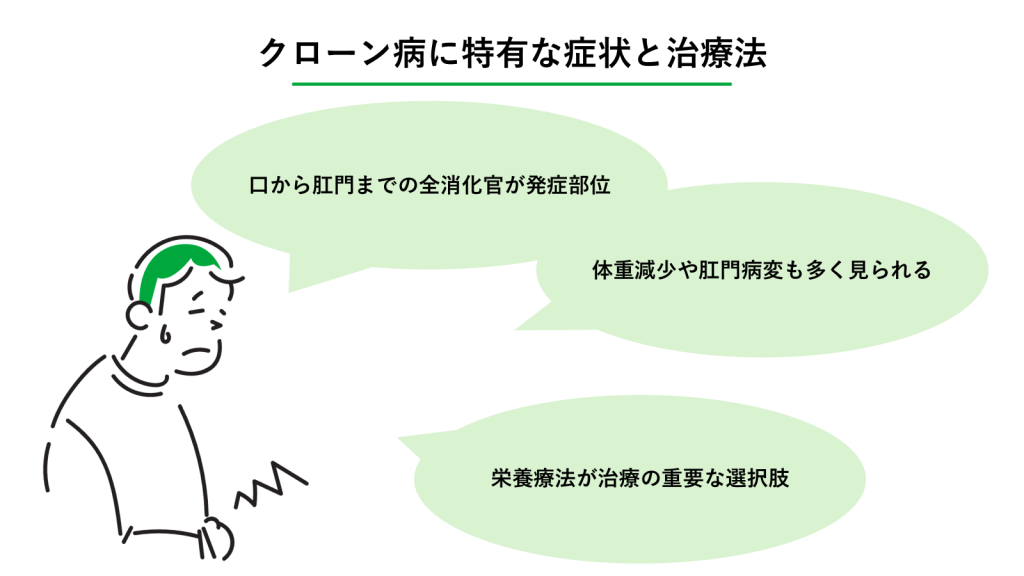
クローン病の治療は、潰瘍性大腸炎よりも少し複雑になる場合があります。炎症の範囲が広く、腸の壁の深い部分まで傷ついてしまうため、薬物療法に加えて「食事の管理」が非常に重要な役割を果たします。治療方針や食事管理の具体的な内容については、主治医に相談しながら進めていきましょう。
参考:難治性炎症性腸管障害に関する調査研究班「クローン病の皆さんへ(PDF)」
口から肛門までの全消化管が発症部位
クローン病は消化管のどこにでも炎症が起こり得るため、小腸だけに病変がある「小腸型」、小腸と大腸の両方にある「小腸大腸型」、大腸のみの「大腸型」に分かれます。特に小腸に炎症があると、栄養の吸収が妨げられやすくなります。下痢や腹痛だけでなく、全身の栄養状態が悪くなることで貧血や立ちくらみが起こることも特徴です。
体重減少や肛門病変も多く見られる
食事を摂ると腹痛が起きるため、無意識に食事量を減らしてしまい、短期間で体重が落ちることがあります。また、肛門の周りに膿が溜まる「肛門周囲膿瘍」や、直腸と皮膚が繋がってしまう「痔瘻」が先行して現れることもあります。単なる痔だと思って放置していたら、実はクローン病の初期症状だったというケースは非常に多いため、お尻の違和感も見逃さないようにしましょう。
栄養療法が治療の重要な選択肢
クローン病の治療で特徴的なのが「栄養療法」です。脂肪分をほとんど含まず、消化の必要がない「エレンタール」などの成分栄養剤を摂取する治療法です。腸を完全に休ませることで炎症を鎮める効果があり、特に小腸に病変がある場合に効果的とされます。食事の代わりに、あるいは食事の補助として栄養剤を活用することが、健やかな生活を維持する鍵となります。
診断を確定するために必要な検査とは?
「自分はどっちの病気だろう」という疑問は、病院での精密検査で解消する必要があります。不安を解消するためにも、これからどのような検査が行われるのかを具体的にイメージしておきましょう。
詳細な問診と血液検査が第一歩
まずは、いつからどのような症状が出ているのかを医師に伝えることから始まります。血液検査では、CRPという値を見て体内の炎症の強さを測り、貧血が進んでいないかを確認します。便検査を行うことで、症状が細菌やウイルスによる感染症ではないことを確認するのも、正しい診断を下すために必要なプロセスの一つです。
大腸内視鏡検査で粘膜を直接観察する
確定診断に最も重要なのが、大腸内視鏡検査(カメラ)です。肛門から細いカメラを入れて、大腸の粘膜を直接観察します。潰瘍性大腸炎であれば「びまん性(全体的)」な赤みが見られますし、クローン病であれば「縦走潰瘍(縦に走る潰瘍)」や「コブルストーン様外観(石畳のような凹凸)」といった特有の所見が見られます。視覚的な情報が、二つの病気を見分ける決め手となります。
組織を採取する病理検査で確定診断
内視鏡検査の際、炎症が起きている部分の組織をほんの数ミリ採取することがあります。これを専門の医師が顕微鏡で観察する「病理検査」に出します。クローン病に特有の「非乾酪性類上皮細胞肉芽腫」という細胞の塊が見つかれば、診断はほぼ確定します。見た目だけでなく、細胞の形からも裏付けを取ることで、より確実な治療方針を立てられるのです。
症状があれば、まずは消化器内科へ
お腹の不調を「ただの疲れ」や「食べ過ぎ」で片付けてしまうのは危険です。潰瘍性大腸炎やクローン病は、放置すると腸に深刻なダメージを残す可能性があります。一人で悩まずに、まずは専門家である消化器内科に相談しましょう。
参考:難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎・クローン病 診断基準・治療指針(PDF)」
参考:日本消化器病学会「炎症性腸疾患(IBD)患者さんとご家族のためのガイド(PDF)」
自己判断せず専門医の診断が不可欠
インターネットの情報はあくまで目安です。今回紹介した7つの違いに当てはまる部分があっても、実際には両方の特徴を併せ持つ「IBD未分類」というケースも存在します。正確な診断には、熟練の医師による検査が絶対に必要です。特にお尻のトラブルが長引いている場合は、単なる痔ではなく内科的な病気が隠れている可能性を常に念頭に置いておきましょう。
参考:IV.潰瘍性大腸炎薬物療法の最前線 第76巻10号0580頁
早期受診が重症化を防ぐ鍵
炎症が軽いうちに治療を始めれば、薬の効果も出やすく、入院を避けることも十分可能です。逆に放置して炎症が深刻化すると、腸がボロボロになって手術が必要になったり、社会生活に大きな支障をきたしたりすることもあります。「まだ我慢できるから」と受診を先延ばしにするのではなく、違和感を覚えた今こそが受診タイミングなのです。
治療目標は寛解状態の長期維持
治療の最終的なゴールは、症状がまったくない「寛解(かんかい)」の状態を長く保つことです。今の医学では病気を完全に根絶することはできませんが、お薬や食事の管理によって、病気を抱えていない人と変わらないクオリティの生活を送れます。仕事や学校、旅行、そして出産や育児も諦める必要はありません。主治医と良好なパートナーシップを築き、あなたらしい生活を取り戻しましょう。
まとめ
この記事の要点をまとめます。
- 潰瘍性大腸炎は大腸に連続して炎症が起こり、血便が目立つのが特徴。
- クローン病は全消化管に飛び石状に炎症が起こり、腹痛や体重減少、肛門トラブルが多い。
- どちらも指定難病だが、早期に専門医を受診して適切な治療を続ければ寛解状態を長く維持できる。
自分に合った治療を見つけ、前向きに病気と向き合うことで、これまで通りの充実した毎日を送りましょう。
IBD治療は「とどくすり」と二人三脚で進めよう
潰瘍性大腸炎とクローン病の違いが気になったら、自己判断せず消化器内科で主治医に相談するのが安心です。診察後の処方薬は、薬局探し不要のとどくすりで受け取れます。
処方せん画像をスマホで送れば、お薬の説明(服薬指導)はオンラインで完結できます。お薬はご自宅などに届くため、薬局で長く待つ必要がありません。周囲に症状を聞かれて気まずい思いもしにくく、送料も無料で続けやすいです。