クローン病は、口腔から肛門までの消化管全体に炎症が起きる原因不明の難病です。「寛解(落ち着いた状態)」と「再燃(悪化した状態)」を繰り返すのが特徴で、長い付き合いが必要な病気ですが、過度に恐れる必要はありません。近年の医学の進歩により、適切な治療を選択することで、健康な時と変わらない穏やかな日常を送ることが十分に可能になっています。
この記事では、代表的な症状や検査方法、最新の薬物療法から、日常生活で気になる食事のポイントまでを分かりやすく解説します。病気と上手に向き合い、あなたらしい毎日を守るための第一歩として、正しい知識を一緒に確認していきましょう。

クローン病の特徴・原因
クローン病は、全消化管のいたるところに炎症や潰瘍が起こる、慢性の炎症性腸疾患として難病に指定されています。10代から20代の若年層に発症しやすく、原因は完全には解明されていませんが、免疫の異常や食事、遺伝的要因などが複雑に絡み合っていると考えられています。
症状が悪化している時期(再燃期)と落ち着いている時期(寛解期)を繰り返すのが特徴で、主な症状は発熱、腹痛、下痢、口内炎などです。
症状①:発熱
状態が悪くなると発熱しやすくなります。微熱が続くことが多いですが、腹部に膿が溜まるなどの症状があると高熱になることがあります。
一見すると風邪と間違われることもあるため注意が必要です。適切な薬を用いて体内の炎症を抑えることで、熱は徐々に下がり、体力の消耗も防げます。
症状②:腹痛
クローン病の代表的な初期症状の一つが繰り返す腹痛です。発症初期は軽度の痛みですぐに良くなることが多いですが、徐々に痛みが強くなり長い時間改善しない場合があります。
特に右下腹部に痛みを感じることが多く、食後しばらくしてから痛みが強まる傾向にあります。
症状③:下痢
腸粘膜に潰瘍ができることにより、腸管の水分吸収が低下したり、浸出液で便の水分量が増えたりすることで下痢になります。
慢性的な下痢は脱水症状や栄養不足を招く恐れがあるため、早期の薬物療法が重要です。
症状④:口内炎
口腔内に、アフタ性口内炎と呼ばれる痛みを伴う潰瘍が生じます。口の内側をはじめ、舌や唇、歯茎などにできやすく、痛みを伴うため食べ物が触れるとしみるなどが特徴です。
これがきっかけで病気が発見されるケースも存在します。消化管全体の炎症をコントロールすることで、口内の不快な症状も改善に向かいます。
クローン病の検査方法
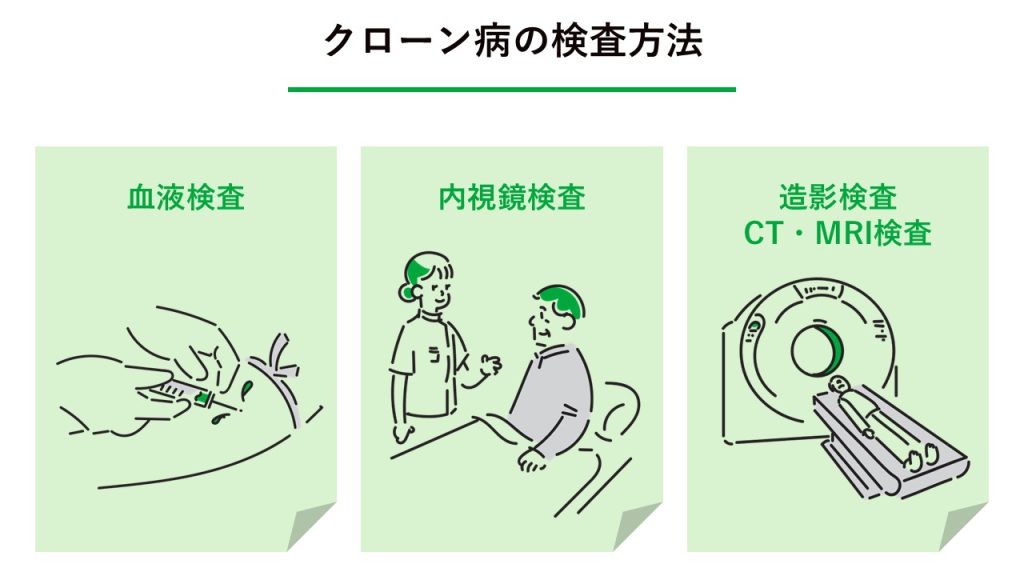
クローン病の発症年齢は10代後半から30代前半と若い方に多いため、若い方で腹痛、下痢などの症状が続く際は多くの場合クローン病が疑われます。検査には、医師による問診や診断に加えて、血液検査や内視鏡検査、造影検査などが行われるのが一般的です。
炎症の場所や範囲、重症度を正確に把握することで、将来的な合併症のリスクを抑えられるでしょう。
参考:
クローン病はどんな検査をするの?診断基準も併せて解説! |炎症性腸疾患(潰瘍性大腸炎・クローン病)の情報サイト「IBDステーション 」|武田薬品工業
血液検査
血液検査では、腸に炎症があるかどうかを調べるために、炎症所見や出血による貧血があるか、低栄養状態があるか、などを調べます。
CRPと呼ばれる炎症反応の数値や、白血球の数を見ることで、体内の炎症が現在どの程度活発なのかを客観的に判断できます。また、鉄分やタンパク質の数値をチェックし、治療薬の効果や栄養状態を評価するための重要な指標として活用します。
- 炎症の有無→CRPや白血球数、赤血球沈降速度など
- 貧血の有無→ヘモグロビン値や赤血球数など
- 栄養状態→総タンパク、アルブミン、総コレステロール値など
- 薬剤の副作用→肝機能・腎機能・膵酵素など
内視鏡検査
胃カメラや大腸カメラを用いて、消化管の粘膜を直接目で見て確認します。
クローン病特有の潰瘍の形がないか、腸が狭くなっていないかを詳しく観察する非常に重要な検査です。必要に応じて組織の一部を採取し、顕微鏡で詳しく調べることで、他の腸疾患との判別を行います。
造影検査・CT検査・MRI検査
造影検査(注腸造影)は、内視鏡では届きにくい小腸の状態を詳しく調べる検査です。炎症状態や、病変の起きている場所と範囲などを確認できます。手術の必要性や薬の変更を検討する際の判断材料として、内視鏡検査や造影検査に加えてCT検査やMRI検査を行う場合もあります。
クローン病における薬物治療の目的
クローン病の治療において、お薬を使う目的は大きく二つの段階に分けられます。それぞれ異なる役割があるため、現在の自分がどちらの段階にいるのかをしっかり理解しておきましょう。治療は主に内科的治療として薬物療法や栄養療法が行われ、症状のコントロールが基本とされています。
参考:クローン病(指定難病96) – 難病情報センター
参考:厚生労働省「096 クローン病」
症状を鎮める「寛解導入」
クローン病の症状が強く出ている活動期には、まず腸管の炎症を素早く抑え込む必要があります。この段階の治療を「寛解導入」と呼びます。腹痛や下痢、発熱などのつらい症状を取り除き、通常の生活に戻るための第一歩となる重要な期間です。炎症を放置すると腸の組織が傷ついてしまう恐れがあるため、高い効果が期待できるお薬を使って集中的に治療を行います。
この時期は一時的にお薬の量が増えることもありますが、症状を落ち着かせるための必要なステップであると認識しましょう。
状態を保つ「寛解維持」
お薬の効果で症状が落ち着いた状態のことを「寛解」と呼びます。寛解期に入っても、目に見えない小さな炎症が腸に残っていることがあるため、今の良い状態を保つために治療が続けられます。この段階の治療が「寛解維持」です。
この時、症状がないからといってお薬をやめてしまうと、再び強い炎症が起きる再燃のリスクが高まるため注意しましょう。副作用が少なく長期間使い続けられるお薬を選び、健康な時と変わらない穏やかな生活を守っていくことが目標です。
クローン病の治療法
クローン病は現在の医療では完治が難しいとされていますが、適切な治療を継続することで症状をコントロールし、健康な人と変わらない生活を送ることを目指せます。治療の主体は薬物療法で、腸を休ませるための栄養療法や、必要に応じた手術も重要な役割を担います。腸が狭くなる「狭窄」、腸壁に穴が開いて腸内容物が腹腔内に漏れ出る「穿孔」、腸と他の臓器・皮膚との間に異常な通り道(トンネル)ができる「瘻孔」などの合併症がある場合には、手術が必要となるケースもあります。
ただし、症状の程度・病変の部位・合併症の有無は患者さんごとに大きく異なり、適した治療も一人ひとり違います。気になる症状がある方も、すでに治療中で経過に不安のある方も、自己判断で治療を始めたり中断したりせず、必ず主治医(消化器内科の専門医)にご相談ください。 以下に紹介する内容は一般的な解説であり、ご自身に当てはまるかどうかは医師の診断が必要です。
薬物療法
クローン病には以下の薬が多く使われます。
- 5-アミノサリチル酸(5-ASA)製剤
- ステロイド剤(プレドニゾロン、ブデソニドなど)
→長期使用は副作用が心配となるため、症状の強い時期に絞って使われる。 - 免疫調節薬(アザチオプリンなど)
→再燃(症状が悪化すること)を防ぐために使われる
近年では、特定の炎症物質を標的にした「生物学的製剤」という薬も登場しており、従来の治療で改善が乏しかった患者さんでも高い治療効果が期待できるようになりました。
栄養療法

クローン病では、栄養を吸収する消化管に炎症が起こるため、腸に負担をかけずに栄養を摂る必要があります。脂肪を含まず、たんぱく質が分解された状態で入っている特殊な「成分栄養剤」(成分栄養剤や消化態栄養剤など)を用いて栄養を摂取します。時には食事制限も並行し適切な栄養管理を行うことで、薬の量を減らしたり再燃を予防したりすることに繋がります。
狭窄や穿孔、瘻孔がある場合は腸を使うことが困難であるため、血管の太い中心静脈に点滴で直接栄養を入れる中心静脈栄養法が用いられることもあります。ただし、あくまで補助的な治療であるため、栄養療法だけでは腸の炎症を抑えられません。
手術
腸に高度な狭窄、瘻孔、穿孔がある場合や、膿が溜まる「膿瘍(のうよう)」、肛門周囲に症状が出ている痔瘻(膿が出る穴を伴う痔)がある場合は手術が必要です。多くは病変部位を切り取って症状を改善させますが、クローン病自体を完治させるものではありません。
手術後も再発を防ぐために、薬物治療、栄養療法を継続するのが重要です。
クローン病で使われる主な治療薬の種類
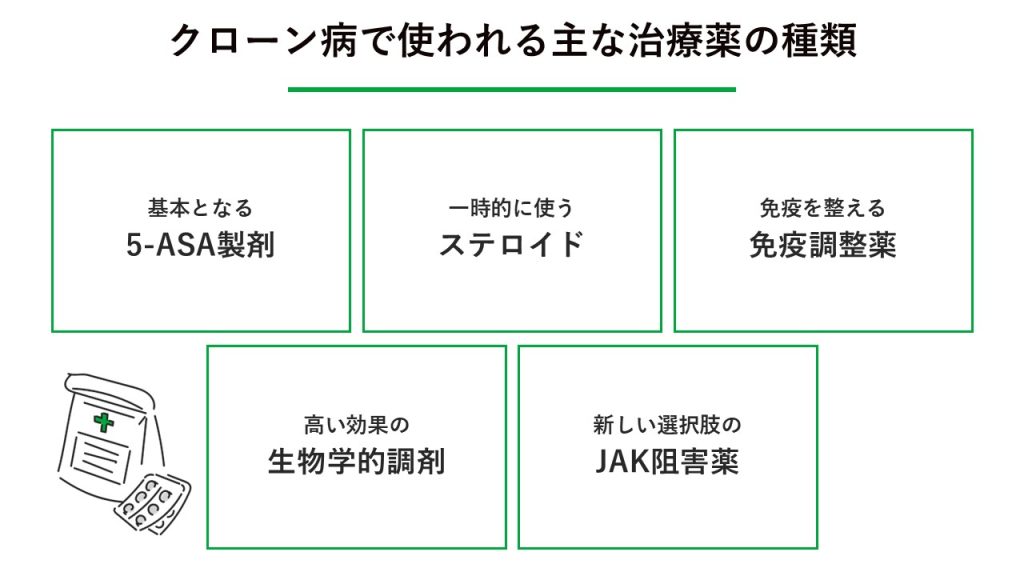
クローン病の治療には、炎症を抑える仕組みや強さが異なる複数のお薬が用意されています。ご自身の症状に合わせてお薬を単独で使ったり、組み合わせたりして治療を進めていきます。
お薬については自己判断で様子を見ず、必ず主治医に相談してください。
参考:
厚生労働科学研究費補助金難治性疾患政策研究事業「潰瘍性大腸炎・クローン病 診断基準・治療指針」
基本となる「5-ASA製剤」
5-ASA製剤は、腸の粘膜に直接働きかけて炎症を抑える、クローン病治療の基本となるお薬です。飲み薬だけでなく、肛門から直接お薬を入れる坐剤や注腸剤などの種類もあります。比較的副作用が少なく、長期間にわたって使い続けやすいのが大きな利点です。
主に軽症から中等症の患者さんに対して、症状を鎮める段階から落ち着いた状態を保つ段階まで幅広く活躍します。
一時的に使う「ステロイド」
ステロイドは、非常に強い抗炎症作用を持つお薬です。症状が急激に悪化した場合や、強い炎症が起きている活動期に、症状を素早く抑え込む目的で使用されます。長期間使い続けると感染症にかかりやすくなったり、骨がもろくなったりする副作用のリスクが高まるとされています。
症状が落ち着いてきたら主治医の指示に従って少しずつ量を減らし、最終的には使用を中止するのが一般的な使い方です。
免疫を整える「免疫調節薬」
クローン病は、本来は体を守るはずの免疫システムが過剰に働き、自分自身の腸を攻撃してしまうことで起こるとも考えられています。免疫調節薬は、この暴走した免疫反応を穏やかに整える働きが期待できます。ただし、効果が現れるまでに数か月から半年ほど時間がかかるため、即効性はあまりありません。
ステロイドの量を減らしていく過程で症状が再び悪化するのを防いだり、次にご紹介する生物学的製剤の効果を高めたりする目的で併用されるのが多いお薬です。
高い効果の「生物学的製剤」
生物学的製剤は、炎症を引き起こす特定の物質だけをピンポイントで標的にできる、非常に効果が高いとされるお薬です。特定のインターロイキンなどの働きを弱めることで腸管の炎症を鎮める効果があると報告されています。注射や点滴で体内に取り入れるため、通院での投与やご自身での自己注射の手技が必要になります。
従来のお薬では十分な効果が得られなかった中等症から重症の患者さんにとって、強力な味方となり得る治療法です。
新しい選択肢の「JAK阻害薬」
JAK阻害薬は、細胞の中で炎症の信号が伝わるのをブロックする新しいタイプのお薬です。生物学的製剤が注射や点滴であるのに対し、JAK阻害薬は経口摂取できるため、通院の負担を減らしやすいという利点があります。これまでのお薬が効きにくかったり、注射に抵抗があったりする方にとって、新たな選択肢として期待されています。
ただし、免疫を抑える働きが強いため、帯状疱疹などの感染症に対する注意が特に必要です。
薬物療法を続けるうえでの注意点
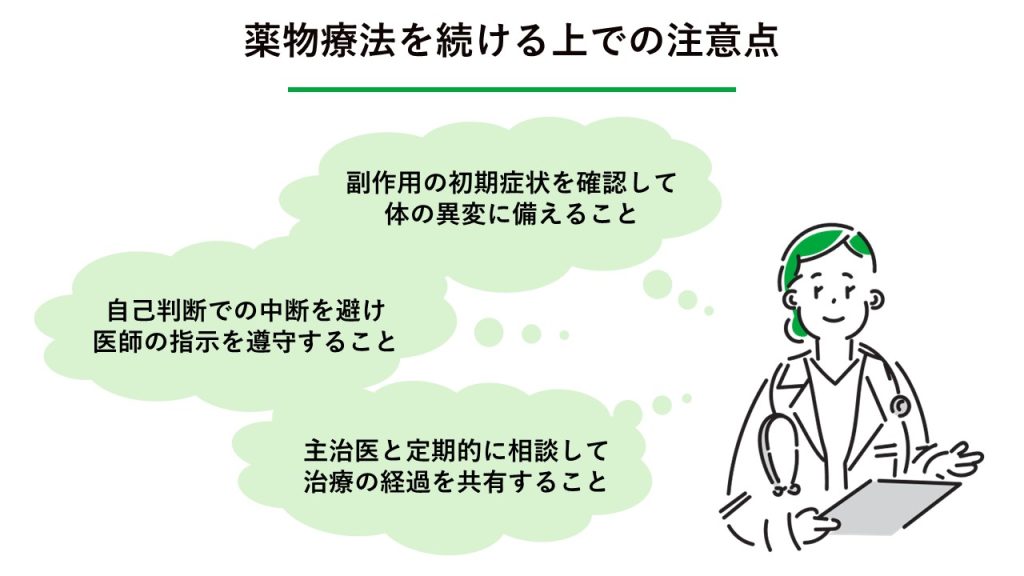
クローン病のお薬は長期間にわたって付き合っていく必要があるため、安全に治療を続けるためのポイントを押さえておきましょう。
副作用の初期症状を確認して体の異変に備えること
どのお薬にも、多かれ少なかれ副作用のリスクは存在します。特に免疫を抑えるお薬を使っている期間は、風邪を引きやすくなったり、発熱や強いだるさを感じたりすることがあります。いつもと違う体調の変化を感じたら、副作用かもしれないと疑う視点を持ちましょう。
気になる症状があれば我慢せずに、次回の予約があっても早めに医療機関へ連絡して指示を仰ぐようにしてください。
自己判断での中断を避け医師の指示を遵守すること
治療を続けていると、症状が消えて病気が治ったかのように感じることもあるでしょう。しかし、ここでご自身の判断でお薬の量を減らしたり、飲むのをやめたりするのは非常に危険です。目に見えない炎症が残っている状態で治療を中断すると、急激に症状が悪化してしまい、より強いお薬を使わなければならなくなる可能性があります。
お薬の変更や中止は、必ず血液検査や内視鏡検査の結果を踏まえて、主治医の判断のもとで行うことが鉄則なのです。
主治医と定期的に相談して治療の経過を共有すること
クローン病の治療は、医師と患者が二人三脚で進めていくものです。お薬の味が苦手で飲みにくいことや、通院の頻度を減らしたいこと、仕事との両立が難しいことなど、日常生活での悩みは遠慮せずに主治医に伝えてみましょう。
近年は治療の選択肢が増えているため、ライフスタイルに合わせたお薬の種類や投与方法に変更できるケースも多くなっています。日頃から些細なことでも話し合える関係を築くことが、ストレスのない治療の継続につながるはずです。
クローン病の方が意識したい食事のポイント

症状が落ち着いている時は特に注意する必要はありませんが、症状が出ている時は以下のことを意識しましょう。
- 脂質の多い食品を避ける
- 食物繊維の多い食品を避ける
- 刺激物を避ける
これらの食品はいずれも腸に負担をかけますので、低脂肪、低残渣、低刺激の食事を心がけましょう。
また、腸が細くなっている(狭窄)場合は、きのこやごぼう、こんにゃくなどの不溶性食物繊維を多く含む食品を食べると詰まってしまう可能性があるため注意が必要です。
クローン病の薬に関するよくある疑問
長く続く治療の中では、ライフステージの変化や経済的な面など、お薬以外のことでも様々な疑問や不安が生まれるでしょう。
ここでは、クローン病のよくある疑問についてお答えします。
参考:
厚生労働科学研究費補助金難治性疾患政策研究事業「潰瘍性大腸炎・クローン病 診断基準・治療指針」
参考:厚生労働省「難病にかかる医療費の助成が受けられます」
妊娠や授乳中でも薬は服用できる?
将来的に妊娠や出産を希望される方にとって、お薬がお腹の赤ちゃんに与える影響はとても心配な問題でしょう。しかし、クローン病においては、お薬をやめて症状が悪化してしまうことのほうが、母子ともに大きなリスクとなります。多くのお薬は妊娠中や授乳中でも安全に使い続けられることがわかっていますが、一部には避けるべきお薬も存在します。
妊娠を考え始めた段階で、早めに主治医に相談し、安全なお薬への切り替えを含めた計画を立てることが大切です。
治療費に公的な助成制度は利用できる?
クローン病は国が定める指定難病の一つであるため、医療費の自己負担を軽減する難病医療費助成制度を利用できます。特に生物学的製剤などの高価なお薬を使用する場合、毎月の医療費が家計の大きな負担になりかねません。制度を活用すれば、世帯の所得に応じた自己負担の上限額が設定され、経済的な不安を和らげながら安心して治療に専念できるようになるでしょう。
申請の手続きについては、通院している病院の相談窓口や、お住まいの地域の保健所で詳しい案内を受けられます。
クローン病は分かっていないことが多い病気
クローン病は長期にわたり付き合っていく病気であり、症状が悪化している時期(再燃期)と落ち着いている時期(寛解期)を繰り返すため、状態に合わせた治療が必要です。
薬について調べる中で、そもそもこの病気の原因は何なのかと疑問に思う方もいらっしゃるのではないでしょうか。実は医療が発達した現代においても、クローン病は分かっていないことが非常に多い病気なのです。口から肛門までの消化管全体に炎症や潰瘍が起こりますが、根本的な原因は未だに完全には解明されていません。現時点の医学では、何か一つの原因だけで発症するわけではないと考えられています。もともとの遺伝的な要因に加えて、日々の食生活や生活環境といった要因が複雑に絡み合っているという説が有力です。
さらに、腸内の細菌に対する免疫機能の異常な反応も、発症の大きな引き金になるのではないかと推測されています。クローン病の薬を用いた治療では、腸の炎症をしっかりと鎮めて症状を抑え込むことが最大の目的となります。症状が安定して落ち着いている状態である「寛解(かんかい)」を長く維持するために、主治医と一緒にご自身の状態に合った適切な薬を選びましょう。
まとめ
クローン病の症状や治療法、日常生活で押さえておきたいポイントをまとめます。
- クローン病は消化管全体に炎症が起こり、再燃と寛解を繰り返すのが特徴
- 薬物療法や栄養療法を組み合わせ、炎症を鎮める「寛解導入」と状態を保つ「寛解維持」を目指す
- 5-ASA製剤や生物学的製剤など、症状の重さに合わせた適切な薬の選択が必要になる
- 腸への刺激を減らすため、日々の食事は低脂肪・低残渣・低刺激が基本
- 医療費助成制度などの公的支援の活用で、経済的な不安を抑えて治療を継続できる
正しい知識を身につけ、主治医と二人三脚で自分らしい生活のリズムを整えていきましょう。
クローン病の薬は「とどくすり」で受け取ろう
クローン病の治療は長期にわたるため、毎回の処方薬の受け取りをできるだけ負担なく続けたいと考えている方も多いのではないでしょうか。そんな方におすすめなのが、処方せん薬宅配サービス「とどくすり」です。
スマホで処方箋の画像を送ると薬剤師によるオンラインのお薬説明(服薬指導)が受けられ、お薬がご自宅に届きます。クローン病に使われる専門的なお薬や取り寄せが必要なお薬も確実に対応します。薬局のカウンターで病名を周囲に聞かれる心配もなく、プライバシーを守りながら受け取ることができます。薬局での待ち時間もゼロで体調不良時の外出も不要。お薬代以外のご負担はなく、長期治療でも負担が軽減できるサービスです。

参考文献
-
- 日本消化器病学会 患者さんと ご家族のための 炎症性腸疾患(IBD) ガイド2023
-
- 難治性炎症性腸管障害に関する調査研究(鈴木班) クローン病の皆さんへ 知っておきたい 治療に必要な基礎知識


