IBD(炎症性腸疾患)と診断された際、これからの生活や治療に対して大きな不安を感じる方も少なくないでしょう。特に薬による治療では、種類が多いうえに副作用の心配もあり、自分にとって最適なものを選ぶのが難しく感じられるかもしれません。
この記事では、IBD治療の目標や薬の種類、効果と副作用の比較、さらに経済的な負担を減らす制度について解説します。読み終える頃には、自身の状況に合わせた治療の選択肢が整理されて、医師との相談がより円滑に進むようになるはずです。

IBDの薬物療法、何を目標に進める?
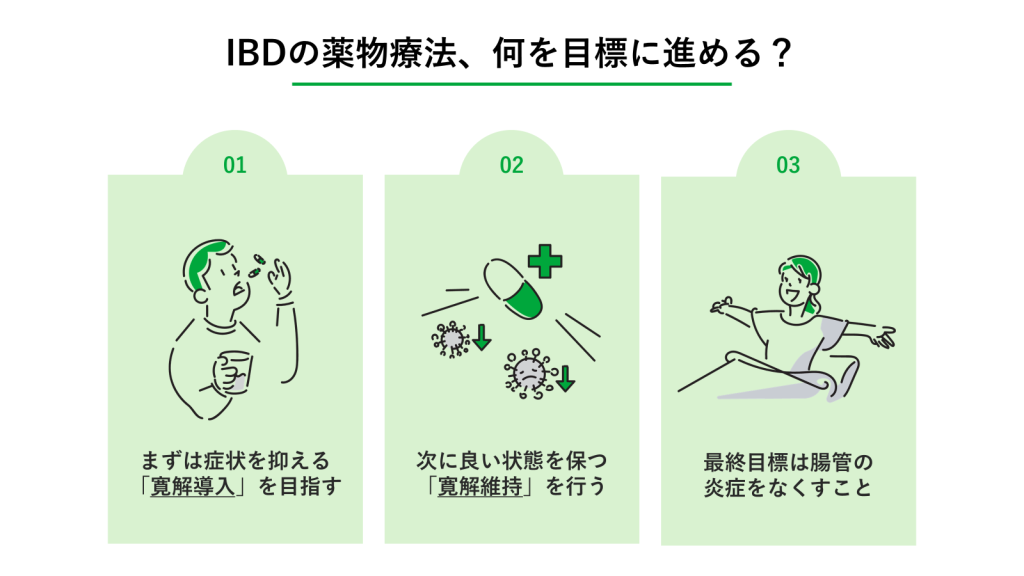
IBDの治療において、まず理解しておきたいのが「治療の目標」です。ただ薬を飲むのではなく、今どの段階を目指しているのかを明確にすることで、より治療の納得感が高まるでしょう。
参考:日本消化器病学会「炎症性腸疾患(IBD)患者さんとご家族のためのガイド(PDF)」
まずは症状を抑える「寛解導入」を目指す
治療の第一歩は、現在起きている激しい炎症を抑え込む「寛解導入」から始まります。下痢や腹痛、血便といった日常生活に支障をきたす症状を速やかに取り除くことが最優先です。この時期は、即効性のある強い薬が選択されるケースも多く、まずは「火事を消し止める」ようなイメージで集中的な治療が行われる傾向にあります。
次に良い状態を保つ「寛解維持」を行う
症状が落ち着いた後は、良好な状態をできるだけ長く保つ「寛解維持」へと治療が移行します。IBDは症状が再燃しやすい病気であるため、症状がないからといって薬を自己判断でやめないようにしましょう。再燃を繰り返すと腸管にダメージが蓄積するため、再燃を防ぐ継続的なケアが欠かせないのです。
最終目標は腸管の炎症をなくすこと
現代のIBD治療では、症状がない状態だけでなく、内視鏡で見た際にも炎症がない「粘膜治癒」を目指すことが一般的になっています。粘膜が綺麗に治ることで、将来的な入院や手術のリスク、さらには大腸がんの発症リスク低下が期待できるためです。目に見える症状の改善を超えて、腸の中まで健康な状態を取り戻すことが、治療の最終的なゴールです。
治療の方針や目標については、ぜひ主治医に相談してみてください。
IBD治療で使われる主な薬の種類
IBDの治療薬は、炎症の強さや部位、病気の種類(潰瘍性大腸炎かクローン病か)によって使い分けられます。ここでは、現在日本で使用されている主な薬剤のカテゴリーを整理します。
参考:
難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎・クローン病 診断基準・治療指針(PDF)」
参考:日本消化器病学会「炎症性腸疾患(IBD)患者さんとご家族のためのガイド(PDF)」
基本薬として位置づけられる5-ASA製剤
5-ASA製剤は、IBD治療において基本的かつ広く使われている薬剤です。腸管の粘膜に直接働きかけて炎症を鎮める効果があり、軽症から中等症の患者さんに多く処方されます。飲み薬だけでなく、直腸付近の炎症に直接届く座薬や注入軟膏などの外用薬も併用されることがあり、副作用が比較的少ないのが特徴です。
強い炎症を抑える副腎皮質ステロイド
ステロイドは非常に強力な抗炎症作用を持つ薬剤で、症状が急激に悪化した際の寛解導入に用いられます。短期間で症状を改善させる力がありますが、長期間使い続けると全身に様々な副作用が出るリスクがあります。あくまで「一時的に炎症を抑え込むための薬」として、症状の改善とともに徐々に量を減らしていくのが望ましいです。
免疫の働きを調整する免疫調節薬
免疫調節薬は、過剰に働いている免疫細胞の増殖を抑えることで、炎症を鎮める薬です。主にステロイドの量を減らしたい時や、寛解状態を維持するために用いられます。効果が出るまでに数週間から数ヶ月かかることが多いため、即効性を求めるのではなく、長期的な安定を目指す目的で使用されることが多い薬剤です。
炎症の原因に直接働く生物学的製剤
生物学的製剤は、バイオテクノロジーを用いて作られた薬で、炎症を引き起こす特定の物質(TNF-αなど)をピンポイントで抑制します。点滴や自己注射で投与され、既存の薬では十分な効果が得られなかった中等症から重症の方に対して効果を発揮します。近年、この分野の薬剤は非常に増えており、治療の選択肢が大きく広がっています。
経口で新しい選択肢となる低分子化合物
低分子化合物は、細胞の中にある炎症のスイッチが入らないように邪魔をする新しいタイプの飲み薬です。生物学的製剤と同等の高い効果が期待されながらも、注射ではなく口から飲む錠剤であることが大きな利点です。点滴のために長時間拘束されることがないため、仕事や学業で忙しい世代にとって、非常に利便性の高い選択肢となっています。
【種類別】IBD治療薬の効果と副作用
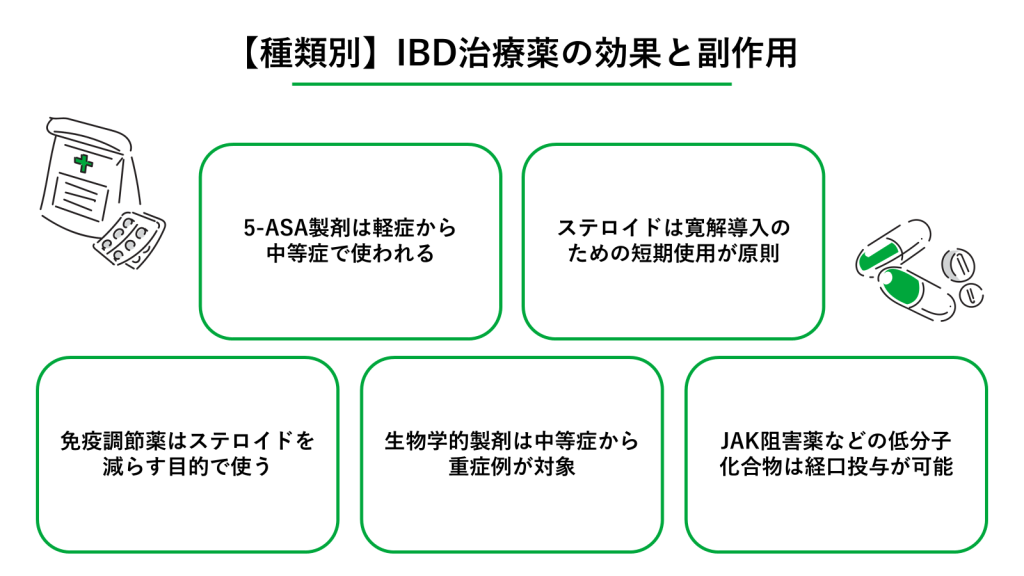
どの薬にも、期待できる効果と注意したい副作用の両面があります。自分に最適な薬を選ぶために、正しく比較して理解しておきましょう。
参考:
難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎・クローン病 診断基準・治療指針(PDF)」
参考:日本消化器病学会「炎症性腸疾患(IBD)患者さんとご家族のためのガイド(PDF)」
5-ASA製剤は軽症から中等症で使われる
5-ASA製剤は、腸管の炎症部位に直接触れることで効果を発揮するため、比較的安全に使用できるのが強みです。しかし、稀に「5-ASA不耐症」によって下痢や血便が悪化してしまう方がいます。飲み始めに違和感がある場合は、無理をせず主治医に相談することが、適切な治療を続けるための第一歩となります。
ステロイドは寛解導入のための短期使用が原則
ステロイドは、炎症を抑える力は非常に強いものの、長期使用による副作用が懸念されます。顔が丸くなるムーンフェイスや、骨が弱くなる骨粗鬆症、感染症への抵抗力の低下などが挙げられます。副作用を最小限にするため、炎症が治まったら速やかに減量し、最終的には中止を目指して治療計画が立てられることが多いです。
免疫調節薬はステロイドを減らす目的で使う
免疫調節薬は、ステロイドから離脱するための強力な味方となりますが、血液中の白血球が減りすぎていないかなどを定期的な血液検査でチェックする必要があります。特に使い始めの時期は、副作用の出方に個人差があるため、こまめな診察が必要です。長期的に安定した寛解を目指すために、慎重に量を調整しながら使い続けていく薬です。
生物学的製剤は中等症から重症例が対象
生物学的製剤は、これまでの薬では効果がなかった方の症状を改善させる可能性があります。一方で、免疫を強く抑えるため、結核などの感染症にかかりやすくなるリスクに注意を払わなければなりません。投与前には必ずスクリーニング検査を行い、投与中も発熱や咳などの体調変化に注意しながら継続していくことになります。
JAK阻害薬などの低分子化合物は経口投与が可能
JAK阻害薬に代表される低分子化合物は、生物学的製剤に近い効果を持ちながら、自宅で手軽に服用できるのが大きなメリットです。副作用では、体の片側にピリピリとした痛みや発疹が出る「帯状疱疹」のリスクが高まることに注意が必要です。ワクチン接種による予防も検討できるため、服用を始める前に医師と対策を話し合っておきましょう。
自分に合った薬を選ぶためのポイントは?
IBDの治療薬を選ぶ際、医学的な観点による効果はもちろん重要ですが、生活の質(QOL)を保つことも同じくらい大切になります。ここでは、納得して治療を続けるための判断基準を整理しましょう。
参考:
難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎・クローン病 診断基準・治療指針(PDF)」
参考:
難治性炎症性腸管障害に関する調査研究班「潰瘍性大腸炎の皆さんへ 知っておきたい治療に必要な基礎知識(PDF)」
病気の種類や重症度によって薬は異なる
潰瘍性大腸炎とクローン病では、承認されている薬や効果的な使い方が一部異なります。炎症が直腸だけに留まっているのか、大腸全体に広がっているのかによって、飲み薬だけで良いのか、外用薬(座薬など)が必要なのかが決まります。現在の自分の病状がどのような状態にあるのか、まずは正確な診断に基づいた説明を受けることが基本です。
通院頻度など生活スタイルに合わせて選ぶ
薬の種類によって、投与の方法や頻度は様々です。数週間に一度の通院で点滴を受けるのが生活のリズムに合う方もいれば、毎日の飲み薬で手軽に済ませたい方、あるいは自宅で自己注射をしたい方もいるでしょう。自分の仕事や趣味、家族との時間を犠牲にせず、無理なく続けられる治療法を医師に提案してもらうことが大切です。
副作用と効果のバランスを医師と相談する
「効果は高いが副作用のリスクも一定程度ある薬」と「効果は穏やかだが安全性が高い薬」のどちらを優先するかは、服薬する本人の価値観によって分かれるでしょう。不安な点は医師に必ず伝え、納得できるまで説明を求めてください。メリットとデメリットを理解し、自分にとっての最良のバランスを見つけ出すことが、治療の成功へと繋がります。
妊娠や出産など将来の希望も伝える
IBDの薬の中には、妊娠中や授乳中でも安全に使用できるものが多い一方で、一部の薬には注意が必要です。将来子供を持ちたいと考えている場合は、早い段階で希望を医師に共有しておきましょう。病状を安定させることが母体と赤ちゃんにとっても最善であるため、妊娠中も継続できる治療計画を一緒に立てていくことが可能です。
高額なIBD治療薬、医療費の負担を減らすには?
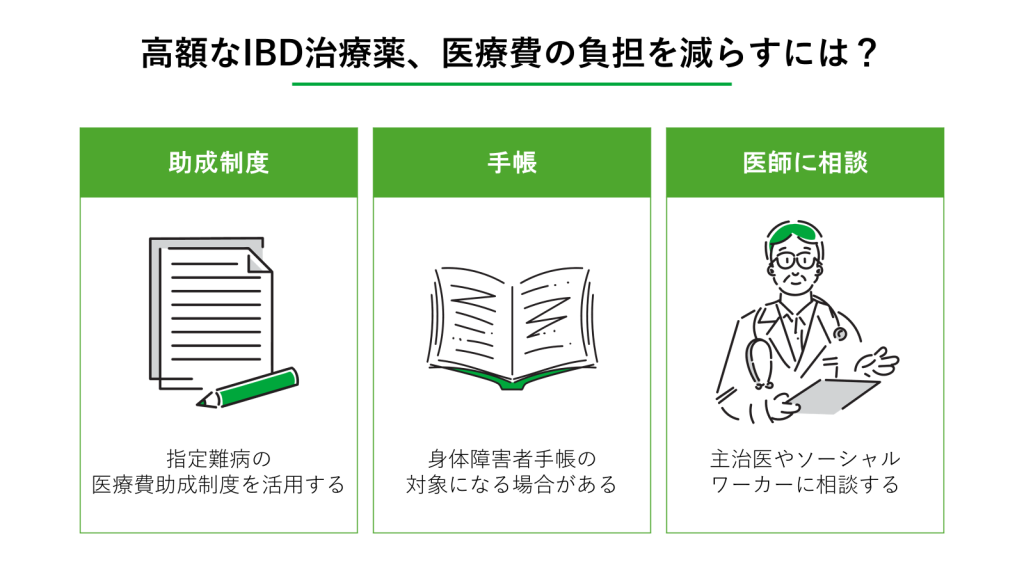
特に新しい生物学的製剤などは非常に高価なため、家計への負担が心配になるかもしれません。日本では、こうした経済的な不安をサポートするための公的な制度も存在しますのでご紹介します。
参考:指定難病患者への医療費助成制度のご案内 – 難病情報センター
指定難病の医療費助成制度を活用する
潰瘍性大腸炎とクローン病は、国の「指定難病」に含まれています。一定の重症度以上、あるいは軽症であっても高額な治療を継続している場合は、医療費助成を受けられます。月の自己負担額に所得に応じた上限(例えば5,000円や10,000円など)が設けられ、薬局での支払いも範囲内に収まるようになります。
身体障害者手帳の対象になる場合がある
手術によって永久人工肛門(ストーマ)を造設した場合や、小腸を広範囲に切除して吸収不良がある場合は、身体障害者手帳の交付対象となることがあります。手帳を取得すると、自治体による医療費のさらなる助成や、公共交通機関の割引、所得税・住民税の減免などが受けられる場合があるため、該当しそうな方は確認をおすすめします。
主治医やソーシャルワーカーに相談する
制度の手続きは、専門的な知識が必要で少し複雑に感じるかもしれません。病院には「医療ソーシャルワーカー(MSW)」という、お金や生活の相談に乗ってくれる専門スタッフがいる場合が多いです。主治医に「費用のことが心配です」と切り出し、専門の窓口を紹介してもらうのがおすすめです。
IBD治療薬についてよくある質問(FAQ)
IBD治療の過程では、薬の長期的な服用や将来への影響など、診察室ではなかなか聞きにくい不安が次々と浮かんでくることもあるでしょう。ここでは、多くの患者さんが共通して抱きがちな疑問を厳選して回答いたします。次の診察で主治医に相談する際の材料としてぜひ役立ててください。
Q.IBDの薬は「ずっと飲み続ける」必要がありますか?
IBDは現在の医学では完治が難しい病気ですが、薬で炎症をコントロールし続ければ、健康な人と変わらない生活が送れると言われています。症状がない時期でも「寛解維持」のために服薬を続けるのが、将来の再燃や合併症を防ぐために重要になるのです。
Q.副作用が心配です。どんなサインが出たら受診すべきですか?
発熱、発疹、喉の痛み、あるいは普段とは違う強い倦怠感が出た場合は、早めに受診してください。特に新しい薬を始めてから数週間以内は、体が薬に慣れていない時期です。些細なことと感じても、メモを取って次の診察で伝えるようにしましょう。
Q.妊娠・授乳中でも使えるIBD治療薬はありますか?
はい、あります。多くの5-ASA製剤や生物学的製剤は、妊娠中や授乳中も継続して使用可能です。逆に、自己判断で薬を止めて病気が悪化することの方がリスクになる場合もあります。必ず主治医と相談し、計画的に治療を進めてください。
Q.ワクチン接種は治療中でもできますか?気をつける点は?
免疫調節薬や生物学的製剤を使用している場合、生ワクチン(麻疹、風疹など)は原則として接種できません。一方、インフルエンザや新型コロナなどの不活化ワクチンは接種可能ですが、タイミングについて医師の確認が必要です。
Q.薬の費用が高いのですが、どんな制度で負担を減らせますか?
「指定難病の受給者証」の申請を検討しましょう。認定されれば、お薬代だけでなく診察代や検査代も合算して月の支払い上限が決まります。申請方法については、お住まいの自治体の保健所や、通院先の医療相談室へお尋ねください。
まとめ
本記事では、IBD治療の目標設定から薬の種類、選び方のポイント、そして医療費助成制度までを詳しく解説しました。以下に要点をまとめます。
- IBD治療は、症状を抑える「寛解導入」と良い状態を保つ「寛解維持」の2段階で進められる。
- 5-ASA、ステロイド、生物学的製剤など、薬の特徴と副作用を正しく理解して選ぶこと。
- 指定難病の医療費助成制の活用で、高額な治療も継続しやすくなる可能性がある。
- ライフスタイルや将来の希望を医師に伝え、納得感のある治療法を一緒に決定すること。
自分に合った薬選びは、IBDと共に歩む長い人生をより豊かにするための大切なステップです。まずは主治医と、この記事で得た知識を元に、あなたにとっての「最善の選択」について話し合ってみてください。
IBD治療は「とどくすり」と二人三脚で進めよう
IBDの薬は継続が大切だからこそ、受診後の「薬をもらうまで」をラクにしたいものです。薬局探しで歩き回ったり、在庫がなくて出直したりすると負担になりがちです。
とどくすりなら、処方せん画像をスマホで送るだけでお薬の説明(服薬指導)はオンラインで受けられます。お薬は自宅や職場に届くため、薬局の待ち時間も減らせます。周囲に病名や症状を聞かれにくく、送料も無料でお財布にもやさしいです。