潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症が起き、激しい下痢や血便などの症状を引き起こす難病です。原因が完全には解明されていないため、一度発症すると、症状が落ち着く「寛解(かんかい)」と悪化する「再燃」を繰り返しながら、長く付き合っていく必要があります。しかし、近年は医療の進歩により治療の選択肢が格段に増えています。適切な治療を続けることで、健康な時と変わらない穏やかな日常生活を送ることも十分に可能です。
この記事では、代表的な症状や検査方法、最新の薬物療法の特徴から副作用、そして日常生活で意識したい食事のポイントまでを分かりやすく解説します。病気への理解を深め、自分らしい生活のリズムを取り戻すための参考にしてください。

潰瘍性大腸炎とは?
潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症が起こり、大腸粘膜にびらんや潰瘍ができる原因不明の炎症性腸疾患(IBD)です。症状は持続的で、直腸から始まり連続的に大腸全域に広がります。活動期と寛解期を繰り返し、重症度や病変範囲で分類されます。
一度発症すると完治は難しいとされていますが、適切な薬を用いて炎症をコントロールすれば、日常生活に支障がない状態を維持できるとされています。
参考:潰瘍性大腸炎(指定難病97) – 難病情報センター
参考:日本消化器病学会「炎症性腸疾患(IBD)診療ガイドライン 2020」
潰瘍性大腸炎を引き起こす原因
潰瘍性大腸炎の発症原因については現代の医学でも完全には特定されていませんが、現在の有力な説として以下の要因が関わっていると考えられています。
- 潰瘍性大腸炎やクローン病の家族がいる人
- 生活環境
- 腸の過剰な免疫反応(自己免疫異常)
- 腸内細菌のバランス
- 生活習慣の乱れ
- 高脂肪、高カロリーの食習慣
一方で、虫垂を切除した人や喫煙者は発症しにくい可能性があるという報告もあります。
ストレスは直接的な原因ではないと考えられていますが、症状が悪化するきっかけとなり得るため注意が必要です。必ず主治医にご相談してください。
大腸がんとの関係
潰瘍性大腸炎は、大腸がんの発症リスクを高めることが報告されています。
以下は、リスク上昇の要因と考えられているものです。
- 発病から7〜8年経過
- 病変が広範囲
- 胆管の炎症を併発
しかし、以下の対策で大腸がんのリスクを軽減できるともいわれています。
- 5-ASA製剤の継続投与
- 定期的な受診と内視鏡検査(1~2年に1回)
軽症患者の大腸がん合併率は低く、寿命は健常者と変わりません。
大腸がん発症時も早期発見・治療で予後は良好になる人が多いです。
潰瘍性大腸炎の症状

潰瘍性大腸炎には特徴的な症状がいくつか見られます。ここでは、代表的な症状とその特徴について解説します。
主な症状と特徴
潰瘍性大腸炎の主な症状は以下の通りです。
- 頻繁な下痢
- 腹痛(痙攣性または持続的)
- 血便や粘血便
初期は軽症で痔と間違えられることもありますが、次の兆候が見られます。
- 下腹部の違和感
- 軽度の腹痛
- 便意の切迫感
- 軽い下痢や血便
症状が重症化すると、次のような状態に陥ることがあります。
- 1日20回以上の排便
- 激しい腹痛と下痢
- 高熱
- 体重減少、貧血、脱水
- 血液や粘液のみの排泄物
- 夜間症状による睡眠障害
クローン病との違い
潰瘍性大腸炎とよく比較される疾患に「クローン病」がありますが、炎症の起こり方に明確な違いがあります。
潰瘍性大腸炎は炎症が大腸のみに限定され、粘膜の比較的浅い層に連続して広がっていくのが特徴です。対照的に、クローン病は口から肛門までの全消化管に炎症が飛び火するように発生し、腸の壁の深い層まで及びます。
どちらの疾患も炎症性腸疾患(IBD)と呼ばれますが、使用される薬や食事療法の細かな方針が異なります。潰瘍性大腸炎とクローン病の主な違いをまとめると以下の通りです。
【潰瘍性大腸炎】
- 発生部位:大腸粘膜に限定、直腸から連続的に広がる
- 好発年齢:20代〜30代、男女差なし
- 患者数:約20万人
【クローン病】
- 発生部位:口から肛門までの消化管全域に非連続的に発生
- 好発年齢:10代後半〜20代前半、男女比は約2:1で男性に多い
- 患者数:約7万人
クローン病について、詳しく知りたい方はこちらの記事もご覧ください。
潰瘍性大腸炎で起こり得る合併症
炎症は腸の中だけに留まらず、全身のさまざまな器官に合併症を引き起こす可能性があります。 代表的なものには、膝や手首などの関節が痛む関節炎や、皮膚に赤い隆起ができる結節性紅斑、目の中が充血する虹彩炎などが挙げられます。
また、腸管自体の深刻な合併症として、大腸が異常に膨らんでしまう「中毒性巨大結腸症」があり、命に関わることもあるため、速やかな薬物療法や処置が求められます。
【大腸内の合併症】
- 大量出血
- 中毒性巨大結腸症
- 劇症大腸炎
- 穿孔(腸に穴があく)、腹膜炎
- 狭窄(腸が狭くなる)
- 大腸がん
【腸以外の合併症】
- 関節炎
- 目の炎症(虹彩炎、上強膜炎、ブドウ膜炎)
- 口内炎
- 肝臓、胆管、胆のう、膵臓の病変
- 鉄欠乏性貧血
- 皮膚症状(結節性紅斑、壊疽性膿皮症)
- 脊椎炎
- 骨粗しょう症
- 尿路結石
- 仙腸骨炎
潰瘍性大腸炎の治療法
潰瘍性大腸炎の治療は、炎症を抑える薬を用いる内科的治療が第一選択となります。多くの患者さんは、自分に合った薬を継続することで、健康な人と変わらない社会生活を送れることが多いです。
一方で、内科的な治療で十分な効果が得られない場合や、深刻な合併症が起きた場合には、手術が必要になることもあります。
薬物療法:大腸の炎症を抑え症状を改善させる
治療の土台となるのは、腸の粘膜に起きている炎症を直接抑え込むための薬物療法です。基本となる「5-アミノサリチル酸(5-ASA)製剤」は、炎症を鎮めるだけでなく、良い状態を維持する予防にも非常に高い効果を発揮するとされます。症状が強く出ている場合には、短期間で強力に炎症を抑えるステロイド薬や、過剰な免疫反応を制御する免疫調節剤が併用されることもあります。
近年では、特定の炎症物質をピンポイントでブロックする「生物学的製剤」や「JAK阻害剤」といった最新の薬も普及しており、治療の選択肢は以前より広がっています。
主な薬剤の特徴は、以下のとおりです。
【5-アミノサリチル酸(5-ASA)製剤】
- 代表的な薬:サラゾピリン、ペンタサ、アサコール、リアルダ
- 対象:軽度~中程度
- 効果:大腸の炎症を抑える、寛解維持、大腸がん予防
- 種類:内服薬、注腸薬、坐剤
【副腎皮質ステロイド薬】
- 代表的な薬:プレドニン、プレドネマ、ステロネマ、リンデロン坐剤、レクタブル
- 対象:中程度~重度
- 効果:炎症を抑える
- 種類:内服薬、点滴薬、注腸薬、坐剤
【免疫調節薬または抑制薬】
- 代表的な薬:イムラン、アザニン、プログラフ
- 対象:ステロイドの減量・中止で症状が再燃した場合
【生物学的製剤(抗TNF-α抗体製剤など)】
- 代表的な薬:レミケード、ヒュミラ
- 対象:ステロイド無効時
- 効果:炎症を引き起こす物質の直接抑制
- 種類:点滴、皮下注射
【その他】
- ヤヌスキナーゼ(JAK)阻害剤、抗接着分子抗体製剤、IL-12/23阻害剤
- 大建中湯
- ラックビー、ビオフェルミン、ビオスリー
- ロペラミド(下痢症状の軽減)
治療が進むにつれて症状が目立たなくなることもあるでしょう。しかし、目に見えなくとも小さな炎症が残っていることが多いです。もし重症化してしまえば入院を伴う治療が必要になる場合もあります。自己判断で薬を中止せず、必ず主治医の先生に相談しましょう。
手術:薬での改善が難しい場合に行う
内科的な薬物療法を尽くしても症状が改善しない「難治性」の場合や、大量の出血、大腸に穴が開く穿孔などの緊急事態には手術が検討されます。
【手術が必要なケース】
- 内科的治療で改善しない
- 症状の悪化
- 副作用で薬が継続困難
- 大量の出血や腸管穿孔
- 大腸がんの合併
通常、大腸をすべて摘出する大腸全摘出術を行います。手術後は人工肛門(ストマ)を造設することもありますが、最近では小腸で便を溜める袋を作り、本来の肛門から排便できるようにする術式も一般的になっています。
参考:厚生労働科学研究「潰瘍性大腸炎外科治療指針(2016年1月改訂)」
潰瘍性大腸炎の主な薬の種類と特徴
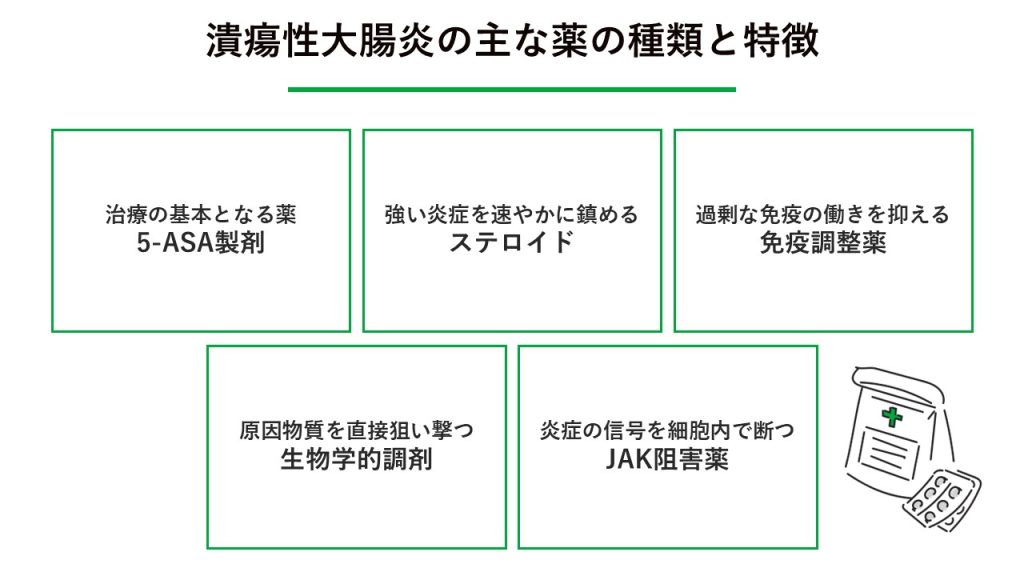
潰瘍性大腸炎の治療には、症状の重さや病変の広がり方に合わせて様々な種類の薬が使い分けられます。
参考:厚生労働省研究班「潰瘍性大腸炎・クローン病 診断基準・治療指針(令和7年度改訂版)」
治療の基本となる飲み薬「5-アミノサリチル酸製剤」
潰瘍性大腸炎の治療で最も基本となるのが、腸の炎症を直接抑える薬です。一般的には5ーアミノサリチル酸製剤と呼ばれています。具体的には、ペンタサやアサコール、リアルダといった名前の薬が処方されます。
飲み薬だけでなく、症状が出ている場所に合わせてお尻から入れる坐剤や注腸剤という形でも使われます。
強い炎症を速やかに鎮める「ステロイド」
基本の薬だけでは症状が治まらない場合に用いられるのが、強力に炎症を抑える薬です。多くの場合、ステロイドが選ばれます。活動期と呼ばれる症状が激しい時期に、一時的にステロイドを使用することで病気の勢いを一気に抑え込みます。
ただし、長期的に使い続けると副作用のリスクが高まるため、症状が落ち着いたら少しずつ減らしていくのが一般的です。
過剰な免疫の働きを抑える「免疫調節薬」
ステロイドを減らしていく過程で助けになるのが、免疫調節薬です。体内で過剰に働いている免疫のシステムを落ち着かせることで、腸の炎症を和らげる効果が期待できます。
効果が出るまでに数ヶ月かかることが多いため、ステロイドと一緒に使い始め、徐々にステロイドの量を減らしていくという使い方が主流です。
原因物質を直接狙い撃つ「生物学的製剤」
これまでの薬で十分な効果が得られない場合、生物学的製剤と呼ばれる薬の選択肢が存在します。レミケードやヒュミラといった点滴や皮下注射の薬が代表的です。腸に炎症を引き起こす特定の原因物質だけをピンポイント標的にできるとされているため、非常に高い効果が期待できます。
難治性の患者さんにとって大きな希望となるでしょう。
炎症の信号を細胞内で断つ「JAK阻害薬」
注射ではなく、飲み薬の形で効果を発揮する新しいタイプのJAK阻害薬と呼ばれる薬も存在します。代表的なのは、ゼルヤンツやジセレカなどの薬です。細胞の中で炎症を引き起こす信号が伝わるのをブロックすることで、強力に症状を抑え込む効果が期待できます。
注射が苦手な方でも、飲み薬で治療を受けられる頼もしい選択肢です。
知っておきたい代表的な潰瘍性大腸炎の薬の副作用
潰瘍性大腸炎の治療では、長期間にわたって薬を飲み続けることが多いです。薬の副作用について不安を感じている方も多いのではないでしょうか。治療を安全に進めるためには、どのような副作用が起こり得るのかを知っておくことが大切です。
5-アミノサリチル酸(5-ASA)製剤の副作用
潰瘍性大腸炎の基本治療としてよく使われるのが、5-アミノサリチル酸製剤です。比較的安全性が高い薬ですが、飲み始めに吐き気や腹痛を感じることがあります。また、頭痛や皮膚の発疹といった症状が副作用として現れるケースも報告されています。
発熱や激しい下痢など、明らかな異変を感じた場合は早めに医師の診察を受けましょう。
副腎皮質ステロイド薬の副作用
炎症が強い場合に使われるステロイド薬は、効果が高い反面、副作用にも注意が必要です。免疫の働きを抑えるため、風邪などの感染症にかかりやすくなる傾向にあります。また、顔が丸くなるムーンフェイスや、不眠、食欲の増加なども代表的な副作用です。
症状が良くなったからといって、自分の判断で急に薬を減らすのは大変危険なため、医師に必ず相談しましょう。
副作用が気になったときの対処法
薬を飲んでいて「もしかして副作用かもしれない」と感じたら、まずは主治医に相談しましょう。自己判断で薬を飲むのをやめてしまうと、潰瘍性大腸炎の症状が悪化する恐れがあります。医師は症状の程度や検査結果を見て、薬の量の調整や別の薬への変更を行います。
不安なことは一人で抱え込まず、医師や薬剤師にしっかりと相談してみてください。
潰瘍性大腸炎の検査方法
潰瘍性大腸炎の診断は、以下の順に行われます。
1.問診:症状の経過や病歴を確認
2.鑑別検査:他の感染症と区別
3.画像診断:腹部X線、大腸内視鏡検査
4.病理診断:大腸粘膜の生検
主な検査方法
- 血液検査:炎症、貧血、栄養状態を確認
- 便の検査
→便潜血検査
→便中カルプロテクチン検査:炎症の程度を判断
→便培養検査:細菌や寄生虫の有無を調べる - 大腸内視鏡検査:粘膜の直接観察、組織採取
- CT検査:内視鏡困難時や合併症確認時に実施
- カプセル内視鏡:通常の内視鏡検査が困難な場合
- 下部消化管造影検査:症状安定時に実施
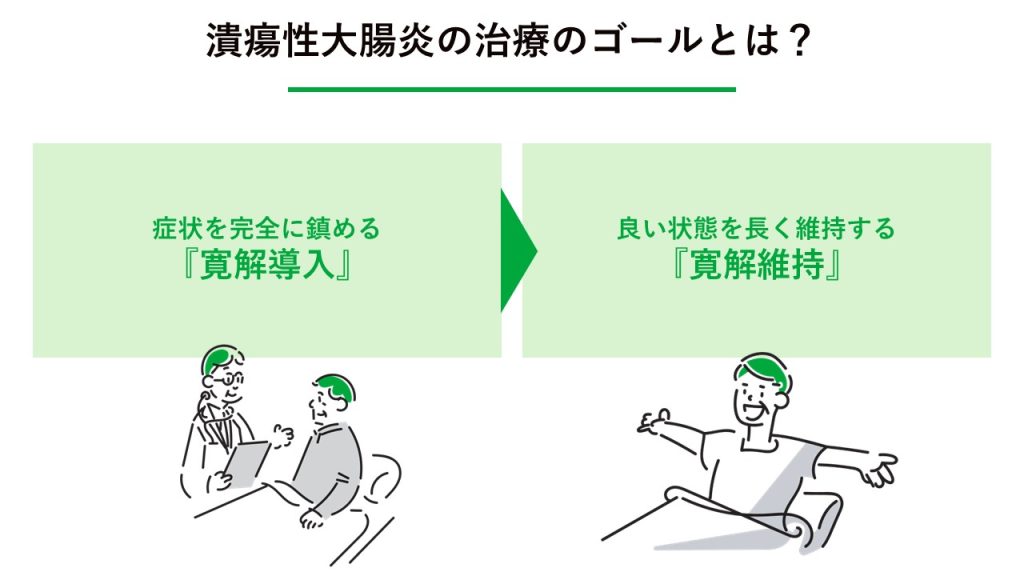
潰瘍性大腸炎の治療のゴールとは?
潰瘍性大腸炎の治療の目的は、腸の炎症を抑えて健康な人と同じ生活を長く送ることです。ここでは、潰瘍性大腸炎の治療において目指したい治療のゴールについて解説します。
参考:日本消化器病学会「炎症性腸疾患(IBD)診療ガイドライン 2020」
まずは症状を完全に鎮める「寛解導入」
潰瘍性大腸炎の治療において最初の目標となるのが、現在起きている症状を鎮めることです。これを寛解導入療法と呼びます。ひどい腹痛や一日に何度もトイレに駆け込むような激しい下痢、あるいは血便などの症状を、薬の力で速やかに抑え込みます。
炎症が強く活動している時期は、体力的にも精神的にも非常につらい状態が続くでしょう。まずは日常生活を普段通りに送れるレベルまで、病気の勢いを止めることが第一歩です。この段階でしっかりと炎症を抑え込むことが、その後の治療をスムーズに進めるための鍵となります。
良い状態を長く維持する「寛解維持」
続いての目標は、症状が治まった穏やかな状態を長期間にわたって維持することです。これを寛解維持療法と呼びます。症状が消えても治療を終わらせず、腸の粘膜が再び荒れないように適切な薬を飲み続けます。毎日決まった時間に基本となる薬を忘れずに服用することで、病気が再発するリスクを大幅に下げられるとされています。
痛みがなくても油断せず、治療を継続することが本当のゴールにつながります。目に見える症状がなくても、腸の奥深くではまだ小さな炎症が残っていることが多いのです。
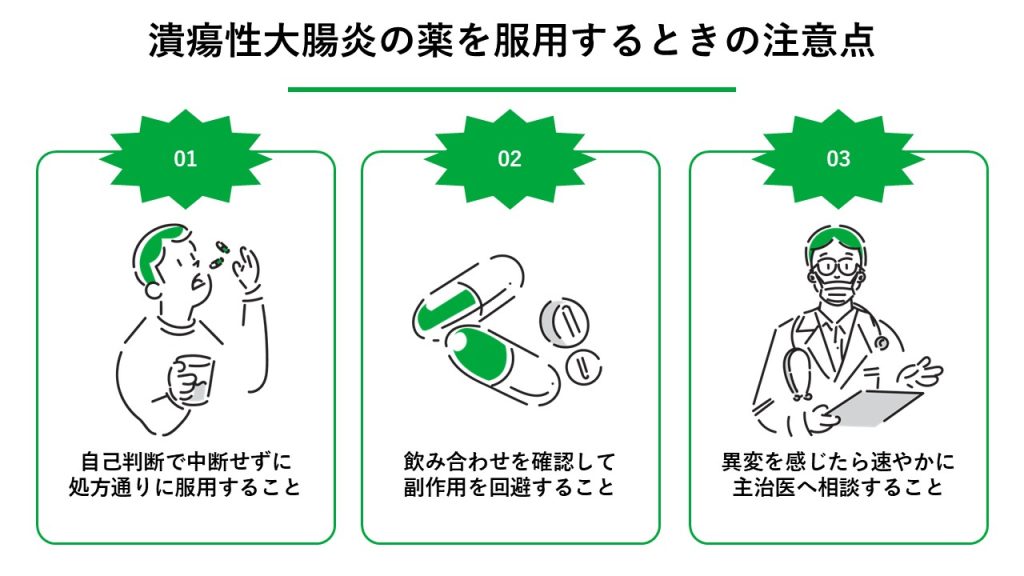
潰瘍性大腸炎の薬を服用するときの注意点
薬の効果を安全に引き出すために、副作用や飲み合わせに関する正しい知識を持っておきましょう。
自己判断で中断せず処方通りに服用すること
治療を続ける上で最も気をつけなければならないのが、症状が良くなったからといって自分の判断で薬をやめてしまうことです。具体的には、腹痛や下痢がなくなり、「もう治った」と勘違いして服薬をストップしてしまうケースが散見されます
。しかし、腸の粘膜の奥にはまだ見えない炎症が残っていることが多く、薬をやめると数ヶ月後にさらに重い症状となって再発してしまう可能性があるのです。毎日大変かもしれませんが、主治医から指示が出るまでは、必ず薬を飲み続けることをおすすめします。
飲み合わせを確認して副作用を回避すること
潰瘍性大腸炎の薬を飲んでいる時は、風邪薬やサプリメントなど、他のものを飲む際にも注意が必要です。例えば、市販の痛み止めの中には、腸の粘膜に負担をかけて潰瘍性大腸炎の症状を悪化させてしまう成分が含まれていることがあります。
また、免疫を抑える薬を飲んでいる時は、感染症にかかりやすくなるため、特別な配慮が必要にもなります。別の病院を受診する際や薬局で薬を買う時は、必ずお薬手帳を見せて確認してもらいましょう。
異変を感じたら速やかに主治医へ相談すること
薬を飲み始めてから、いつもと違う体調の変化を感じた時は、決して我慢せずに医師へ相談してください。薬の飲み始めに発熱したり、かえって下痢がひどくなったりすることもあります。薬に対するアレルギー反応である場合、すぐに別の薬に変える必要があります。
受診を待つ間に、いつから、どのような症状がどれだけ出ているのかをまとめておけば、診察時にスムーズに伝えられるでしょう。
潰瘍性大腸炎の方が注意したいこと
潰瘍性大腸炎は、適切な治療で症状が落ち着いていれば(寛解期)、通常の日常生活を送れます。仕事や学業への制限も特にありません。基本的には、腸への物理的な刺激や精神的なストレスを軽減させることが、炎症を再燃させないための鍵となります。
薬を欠かさず飲むことはもちろん大切ですが、並行して「腸をいたわる生活」を意識することで、より安定した毎日を過ごせる手助けになるでしょう。
食事:消化に良い食事を選び腸への負担を抑える
食事管理の基本は、腸の粘膜を刺激せず、消化の良い食品をゆっくりよく噛んで食べることが重要です。
■症状がひどい「活動期」
消化がしやすくて高エネルギー、高たんぱく、低脂肪、低繊維の食事を心掛けましょう。
水分とミネラルの補給も心掛けましょう。
避けたい食べ物・飲み物は、不溶性食物繊維、脂っこい料理、刺激の強い香辛料、カフェイン、アルコール、炭酸飲料、冷たい飲み物などが挙げられます。
■症状が落ち着いている「寛解期」
厳しい食事制限は不要ですが、バランスの良い食事を心掛けましょう。
刺激物や暴飲暴食は控えて、アルコールやコーヒーは少量にとどめてください。また、一度にたくさん食べすぎないよう注意しましょう。
運動:体調に合わせて無理のない範囲で体を動かす

激しいスポーツは体力を消耗し、腸への血流を減少させて症状を悪化させる恐れがあるため、活動期には控えたほうがよいです。
しかし、寛解期においてウォーキングやヨガなどの軽い運動は、ストレス解消や血行促進に繋がり、結果として再燃の予防に役立つとされます。ストレスは自律神経を乱し、腸の炎症にも影響を与えると言われているため、適度な運動をリフレッシュの一環として取り入れていきましょう。
まとめ
潰瘍性大腸炎は長期的な付き合いが必要な慢性疾患ですが、適切な治療と生活管理で症状をコントロールし、通常の日常生活を送ることができます。
定期的な検査や治療を継続し、自身の体調の変化に注意を払いましょう。
ストレス管理や適切な食事、運動を心がけることで、この病気と上手に付き合うことが可能です。
とどくすりは、薬局に行かなくても処方せんの薬を宅配便で受け取れる便利なサービスです。
処方された薬については、オンラインで薬剤師から説明を受けられるため、インターネット環境さえあれば、どこからでも処方薬について相談できます。
潰瘍性大腸炎の治療薬の受け取りには、是非とどくすりの活用をご検討ください。
参考文献
-
- 公益財団法人難病医学研究財団 難病情報センター「潰瘍性大腸炎(指定難病97)」
-
- 厚生労働科学研究費補助金 難治性疾患政策研究事業厚生労働科学研究費補助金 難治性疾患政策研究事業「潰瘍性大腸炎・クローン病診断基準・治療指針」
-
- MSDマニュアル家庭版「潰瘍性大腸炎 – 03. 消化器系の病気」


